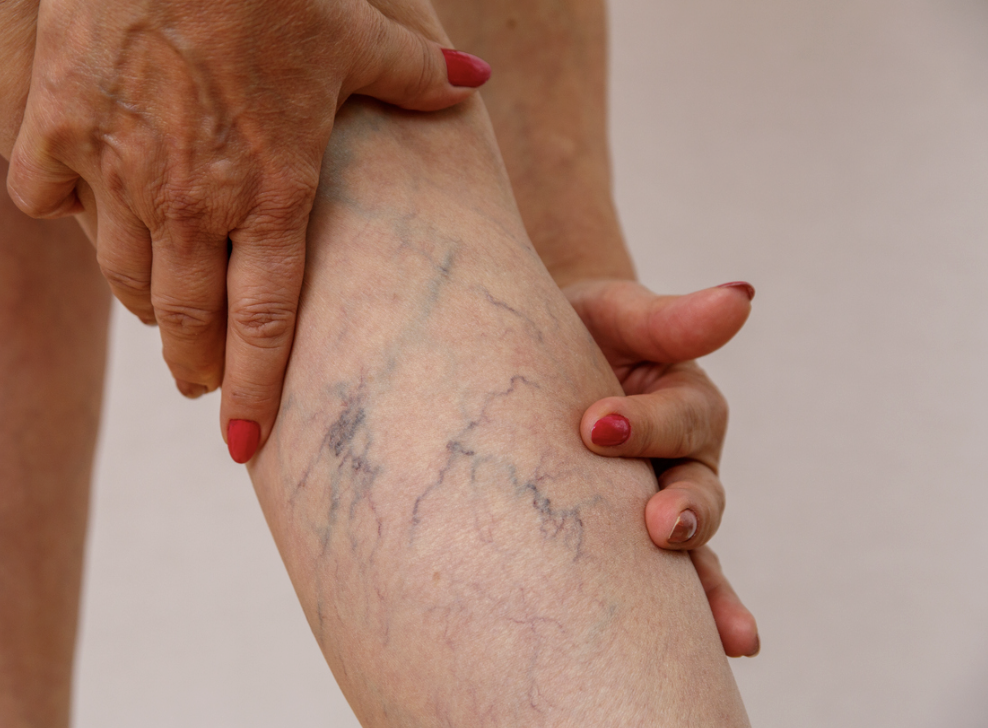
Les varices des membres inférieurs sont un problème de santé fréquent qui affecte une grande partie de la population, en particulier les femmes. Souvent négligées ou perçues comme un simple souci esthétique, les varices peuvent pourtant engendrer des complications sérieuses si elles ne sont pas prises en charge correctement.
Elles se manifestent par des veines dilatées et tortueuses visibles sous la peau, principalement sur les jambes. La prise en charge des varices n’est pas seulement essentielle pour améliorer l’apparence, mais aussi pour prévenir des complications potentiellement graves, telles que des ulcères veineux, des thromboses ou des hémorragies.
Qu’est-ce qu’une varice ?
Les varices sont des dilatations anormales et prolongées des veines superficielles des membres inférieurs, principalement les veines saphènes et leurs branches. Ces veines, normalement chargées de ramener le sang des jambes vers le cœur, deviennent tortueuses et élargies, ce qui perturbe la circulation sanguine.
On distingue différents types de veines pathologiques selon leur apparence et leur taille : les télangiectasies sont de petites veines superficielles visibles en réseau sous la peau, les varices réticulaires sont plus larges et moins visibles en surface, et les varices de plus de 3 mm de diamètre sont les plus problématiques sur le plan clinique.
Mécanisme de formation des varices
Le fonctionnement normal des veines repose sur un système de valves unidirectionnelles qui empêchent le sang de refluer vers les pieds sous l’effet de la gravité. Ces valves, combinées aux contractions musculaires, facilitent la remontée du sang vers le cœur.
Cependant, lorsque les parois veineuses se dégradent ou que les valves deviennent insuffisantes, le sang commence à stagner et à refluer, provoquant une dilatation progressive des veines. Ce reflux sanguin entraîne une pression accrue sur les veines, les rendant dilatées et visibles sous la peau sous forme de varices.
Ces altérations sont irréversibles, nécessitant une prise en charge adaptée pour éviter une aggravation de la condition.
Pourquoi des varices ?
Les varices se développent en raison de plusieurs facteurs biologiques liés au fonctionnement des veines et des valves veineuses. Les veines des membres inférieurs sont équipées de valves unidirectionnelles qui empêchent le sang de refluer vers le bas sous l’effet de la gravité. Ce mécanisme est crucial pour assurer une circulation sanguine efficace vers le cœur.
Cependant, lorsque ces valves se détériorent ou ne fonctionnent plus correctement, le sang commence à s’accumuler dans les veines, créant une pression supplémentaire qui dilate les parois veineuses.
Cette dilatation entraîne l’apparition des varices, qui deviennent de plus en plus visibles et douloureuses au fil du temps. Les altérations de la paroi veineuse, souvent dues à une faiblesse héréditaire ou à un vieillissement naturel, jouent un rôle central dans ce processus.
Facteurs de risque associés aux varices
Plusieurs facteurs de risque augmentent la probabilité de développer des varices.
L’âge et le sexe sont des éléments clés : les femmes sont plus souvent touchées que les hommes, et la prévalence des varices augmente avec l’âge. Cela est dû en partie aux changements hormonaux que les femmes subissent au cours de leur vie, notamment pendant les grossesses et la ménopause, qui affectent la santé des veines.
Les antécédents familiaux sont également un facteur de risque majeur. Si un parent souffre de varices, le risque de développer la même condition est considérablement accru. Cette prédisposition héréditaire signifie que les enfants de parents atteints de varices doivent être particulièrement vigilants.
D’autres facteurs, comme les grossesses multiples, la station debout prolongée, et l’obésité, augmentent également le risque de varices. Les grossesses mettent une pression supplémentaire sur les veines des jambes, tandis que la station debout prolongée et l’obésité augmentent la pression veineuse, favorisant l’apparition des varices.
Comment se manifestent les varices ?
Les varices se manifestent par divers symptômes qui peuvent varier en intensité. Parmi les plus courants, on retrouve des sensations de gonflement et de lourdeur dans les jambes, souvent accentuées en fin de journée ou après de longues périodes debout. Certaines personnes ressentent également des démangeaisons (prurit) autour des veines touchées, et des douleurs, qui peuvent être plus intenses en cas de station debout prolongée ou par temps chaud.
Ces symptômes sont souvent influencés par des facteurs externes tels que l’activité physique, la température ambiante, et les cycles hormonaux chez les femmes, où les symptômes peuvent s’aggraver juste avant les menstruations.
Localisation des varices et signes associés
Les varices apparaissent généralement sur la face interne du mollet et de la cuisse, bien qu’elles puissent se développer dans d’autres parties des jambes. En plus de ces veines dilatées et visibles, les patients peuvent également présenter des œdèmes, c’est-à-dire un gonflement des jambes, qui s’aggrave souvent au fil de la journée.
À un stade plus avancé, les varices peuvent être associées à des lésions cutanées, telles que des changements de couleur de la peau, une sécheresse excessive, ou des ulcères, indiquant une détérioration plus sévère de la circulation veineuse. Ces signes supplémentaires nécessitent une attention médicale particulière pour éviter des complications plus graves.
Les varices sont-elles dangereuses ?
Bien que les varices soient souvent perçues comme un problème esthétique, elles peuvent entraîner des complications sérieuses si elles ne sont pas traitées. Parmi les complications cutanées les plus fréquentes, on trouve la dermite ocre, qui se manifeste par une décoloration brune de la peau due à une mauvaise circulation sanguine.
Les varices non traitées peuvent également entraîner l’apparition d’eczéma variqueux, caractérisé par une peau rouge, irritée et squameuse, souvent associée à des démangeaisons intenses. La dermite de stase, une autre complication, résulte d’une accumulation de sang dans les veines, provoquant une inflammation chronique de la peau. Au stade avancé, ces conditions peuvent évoluer en ulcères veineux, des plaies ouvertes difficiles à guérir, localisées principalement autour des chevilles.
Les varices augmentent également le risque de thrombose veineuse superficielle, souvent appelée para-phlébite, qui se caractérise par la formation de caillots sanguins dans les veines superficielles. Bien que cette condition soit généralement moins grave qu’une phlébite profonde, elle peut évoluer en phlébite, un caillot sanguin dans une veine profonde, ce qui est potentiellement dangereux en raison du risque d’embolie pulmonaire.
Enfin, les varices peuvent parfois se rompre, entraînant des hémorragies, soit spontanément, soit à la suite d’un traumatisme. Bien que ces hémorragies soient généralement traitées par la surélévation du membre et une compression directe, elles nécessitent une prise en charge immédiate pour éviter des complications graves. La prévention et le traitement des varices sont essentiels pour éviter ces situations.
Quels sont les principaux examens pour explorer les varices ?
L’écho-Doppler veineux est l’examen de référence pour diagnostiquer et évaluer les varices. Cet examen non invasif combine une échographie, qui utilise des ultrasons pour créer des images des veines, avec un Doppler, qui mesure la vitesse et la direction du flux sanguin. Grâce à l’écho-Doppler, il est possible d’identifier les veines dilatées et de détecter les reflux sanguins, caractéristiques des varices. Cet outil permet également de différencier les veines normales des veines anormales en visualisant directement les zones où les valves veineuses ne fonctionnent pas correctement, entraînant ainsi un reflux.
L’importance de cet examen réside dans sa capacité à fournir des informations précises sur l’étendue de la maladie veineuse, ce qui est crucial pour planifier un traitement adapté. En identifiant les segments veineux spécifiques touchés par des varices, le médecin peut déterminer si une intervention est nécessaire et quel type de traitement sera le plus efficace.
Options de traitement pour les varices des membres inférieurs
-
Traitements non invasifs des varices
Le traitement des varices commence souvent par des méthodes non invasives, visant à améliorer la circulation veineuse et à réduire les symptômes. La compression veineuse, à travers l’utilisation de bas ou de collants de contention, est une méthode couramment recommandée. Ces dispositifs exercent une pression graduée sur les jambes, aidant à prévenir la stagnation du sang et à réduire les symptômes de lourdeur et de gonflement.
Un changement de mode de vie peut également jouer un rôle crucial dans la gestion des varices. L’exercice physique régulier, en particulier la marche, aide à stimuler la circulation sanguine. Surélever les jambes pendant les périodes de repos et éviter les positions prolongées debout ou assise peuvent également réduire la pression sur les veines. La perte de poids est recommandée pour les patients en surpoids, car elle diminue la pression exercée sur les veines des jambes.
-
Traitements médicaux et chirurgicaux
Pour les varices plus avancées ou lorsque les traitements non invasifs ne suffisent pas, des interventions médicales ou chirurgicales peuvent être nécessaires.
- La sclérothérapie est une procédure courante qui consiste à injecter une solution directement dans les varices, provoquant leur fermeture et leur disparition progressive. Cette technique s’adresse essentiellement aux télangectasies, qui sont les taches violines visibles sous la peau, et correspondent à des dilatations en grappe de capillaires.
- Le laser endoveineux et la radiofréquence sont les traitements thermiques modernes les plus efficaces, et utilisent la chaleur pour occlure les varices de l’intérieur. Ces techniques mini-invasives sont réalisées sous guidage échographique et permettent de traiter efficacement les varices sans nécessiter d’incision.
- La phlébectomie est une chirurgie mineure qui consiste à retirer les varices superficielles par de petites incisions sur la peau. Cette procédure est souvent utilisée en complément de la précédente pour éliminer les varices collatérales aux saphènes..
- Le stripping veineux est une intervention plus invasive où la veine saphène est retirée sur toute sa longueur. Cette technique n’est plus utilisée, ou réservée à de rares cas où les autres méthodes ne seraient pas adaptées.
Suivi et prévention après traitement des varices
Après le traitement des varices, un suivi médical régulier est essentiel pour garantir l’efficacité du traitement et prévenir les récidives.
Le suivi permet de surveiller les résultats obtenus et de détecter toute nouvelle apparition de varices ou de complications. Des contrôles écho-Doppler sont généralement recommandés pour évaluer la circulation sanguine dans les veines traitées et s’assurer que le flux sanguin est redevenu normal.
Ces examens permettent également de vérifier que les veines occluses ne se sont pas rouvertes et que de nouvelles varices ne se sont pas développées.
Prévention des récidives
La prévention des récidives des varices repose principalement sur l’adoption de mesures visant à améliorer la circulation veineuse au quotidien. Il est conseillé de porter régulièrement des bas de contention, surtout pendant les périodes prolongées de station debout ou assise, pour aider à maintenir une bonne circulation sanguine.
En outre, un mode de vie sain joue un rôle crucial : l’exercice physique régulier, comme la marche ou la natation, aide à renforcer les muscles des jambes et à stimuler le retour veineux. Éviter de croiser les jambes en position assise, surélever les jambes lors du repos, et maintenir un poids santé sont d’autres recommandations importantes pour prévenir la réapparition des varices.
Consultation avec le Dr Sarradon : votre prise en charge personnalisée
Lors de la première consultation avec le Dr Sarradon, une évaluation complète et un diagnostic personnalisé sont réalisés pour comprendre l’étendue des varices et déterminer le traitement le plus approprié. Le processus de consultation commence par un entretien détaillé où le patient décrit ses symptômes, ses antécédents médicaux et ses préoccupations.
Un examen physique est ensuite effectué, complété par des examens d’imagerie, comme l’écho-Doppler, pour évaluer la circulation veineuse et identifier les veines affectées.
À partir de ces informations, le Dr Sarradon élabore un plan de traitement sur mesure, en tenant compte des besoins spécifiques de chaque patient.
Suivi post-traitement et conseils personnalisés
Après le traitement, un programme de suivi post-opératoire est mis en place pour surveiller la guérison et l’efficacité du traitement. Le Dr Sarradon fournit également des conseils personnalisés pour aider le patient à maintenir les résultats à long terme.
Ces conseils peuvent inclure des recommandations sur l’exercice, l’alimentation, et les habitudes de vie, ainsi que des instructions sur l’utilisation des bas de contention. Un suivi régulier est essentiel pour détecter rapidement toute récidive ou complication, permettant ainsi de prendre des mesures correctives en temps opportun.
Le Dr Sarradon reste à l’écoute de ses patients pour ajuster le traitement si nécessaire et garantir leur bien-être à long terme.